Меню для больных панкреатитом поджелудочной железы
Диетическое питание при панкреатите и гастрите: советы, рецепты и меню на неделю
Правильная диета при панкреатите и гастрите – залог успеха в лечении недуга. Организовать грамотное питание несложно. Для этого нужно знать, какие продукты разрешены, а какие – нет. Также важно помнить советы диетологов касательно режима питания и инструкции по приготовлению тех или иных диетических блюд.

Общие рекомендации по организации питания
Воспаленная поджелудочная железа, как и проблемно работающий желудок нуждается в щадящем режиме питания. Поэтому общие принципы организации диеты одинаковы и при панкреатите, и при гастрите:
- Порции еды должны быть маленькими (до 150 грамм).
- Лучше кушать часто, но мало, не нагружая длительной работой органы пищеварения. Самое рациональное решение – это перейти на 5-ти разовое питание (завтрак – 2-й завтрак – обед – полдник – ужин).
- Все продукты измельчаются еще в процессе приготовления и тщательно пережевываются во время еды.
- Еда не должна быть холодной. Все блюда и напитки лучше усваиваются в теплом виде.
- Продукты не должны быть сухими, жесткими или имеющими острые углы. Сухари или сушки следует размачивать в бульоне или чае.
- Режим питания – строго по часам. Желудок, привыкая к определенному режиму, заранее начинает выделять сок для лучшего усвоения продуктов.
За 2 часа до сна еда исключается совсем. Нужно дать время ЖКТ приостановить работу и хорошо отдохнуть за ночь. Не рекомендуется нагружать организм сразу же при пробуждении или перекусывать на ходу. Есть нужно спокойно и медленно.
Общие советы по организации питания
Основное в диетотерапии – это четкое разграничение пищи на полезную и приносящую вред. Есть ряд продуктов, которые можно встретить в списках разрешенных. Но даже они становятся опасными, если их используют неправильно.
Например, при панкреатите или гастрите допустимо есть яичный омлет, приготовленный на пару. А вот яйца, сваренные вкрутую, категорически запрещены гастроэнтерологами. Запеченное куриное мясо – провокатор обострения панкреатита или гастрита. В то время как куриный бульон оказывает лечебное воздействие на воспаленные органы ЖКТ.

Если говорить о способах приготовления еды, то однозначно исключают жарку, копчение и вяление. Продукты для диетического меню варят или доводят до готовности на пару, в мультиварке, в духовке.
Разрешенные продукты
В периоды, когда панкреатит и гастрит обострены, наименее опасными считаются ингредиенты, не повышающие кислотность желудка и не раздражающие слизистую.
Таблица разрешенных пищевых групп:
| Изделия из муки | Вчерашний хлеб (предпочтение – цельнозерновому, ржаному, пшеничному), сухари домашнего приготовления, сушки, галетное печенье, хлебцы. В периоды ремиссии – лапша и спагетти (до 170 грамм порция). |
| Крупы | Рис, гречка, овсянка, манка. |
| Виды овощей и зелени | Из овощей выбирают картофель, тыкву, свеклу, морковь, баклажаны, кабачки. Ежедневно можно добавлять по 1 ст. л. измельченного сельдерея, петрушки и укропа. |
| Рыбные блюда | Можно есть мякоть сортов с наименьшей жирностью (хек, треска, судак), отваренных или приготовленных в мультиварке. Рыбные тефтели и бульоны. |
| Морепродукты | Морская капуста. |
| Мясное меню | Для приготовления бульонов, паровых котлет и тефтелей предпочтение отдают курице, кролику, индейке, нежирной телятине. |
| Кисломолочное | Кефир, обезжиренный творог, сыр не запрещены с нормальной или пониженной кислотностью желудка. |
| Яйца | Омлет на пару из куриных и перепелиных яиц. |
| Масло | Рафинированное подсолнечное, оливковое, льняное, тыквенное. В стабильной ремиссии – сливочное (не больше 30 грамм в сутки). |
| Фрукты | Бананы, запеченные яблоки. |
| Продукты пчеловодства | Мед, прополис, маточное пчелиное молочко. |
| Специи | Кунжут, фенхель, тмин, куркума, гвоздика. |
В питье рекомендуются отвары из трав или из шиповника, боржоми, некрепкий черный чай, домашние кисели.
Примечание: описанные ингредиенты составляют специальное меню под номером 5 в его расширенном виде, предназначенное людям с панкреатитом, гастритом, холециститом и гепатитом.
Запрещенные продукты
По сути, все компоненты, не вошедшие в таблицу разрешенных гастроэнтерологами, считаются вредными для людей, страдающими панкреатитом и гастритом. Это значит, что «табу» объявляют:
- любым копченостям;
- консервациям и маринадам;
- острым и кислым блюдам;
- жирным сортам рыбы, мяса, сыров;
- грибам;
- сладкой и сдобной выпечке;
- орехам и семечкам;
- кофе, алкоголю, газированным напиткам.

Под запретом бобовые (горох, фасоль, кукуруза) – они вызывают вздутие и отрыжку. Опасна обычная капуста – ее кислота провоцирует изжогу. То же самое относится к щавлю, шпинату, редису, салатному листу. Категорическое «нет» придется сказать хрену, чесноку и луку, в том числе и зеленому.
В стадии ремиссии допускается небольшое количество соли. Лучше всего – йодированной. Подсаливать блюда рекомендуют в конце готовки.
Питание при обострении патологий
Особенно строго контролируется диета при обострении гастрита и панкреатита. После приступа больному показан голод как минимум на 1 день, пока не утихнет боль и тошнота. Отказ от еды нужен для того, чтобы не развить отечность и некрозы.
Когда признаки острого воспаления позади, в меню вводятся целебные отвары, легкие бульоны и черные сухари. На 3–5 день пациента переводят на диету номер 5, включающую продукты из разрешенного списка в таблице выше.
Важно! Блюда добавляются в рацион постепенно, по одному новому ингредиенту в день, с пристальным наблюдением за любыми изменениями в симптоматике.
Вслед за бульонами и отварами, в питание возвращают овощные супы-пюре и каши (сначала без масла). Только затем – отваренное белое мясо и кисломолочные продукты. И если новых признаков воспаления поджелудочной нет – меню разнообразят фруктами, зеленью и разрешенными специями.
Почему нужно правильно питаться при повышенной кислотности и воспалении поджелудочной железы (в период обострения или в хронической стадии)?
Диетическое питание снимает нагрузку с органов пищеварения и тем самым быстрее избавляет от симптомов острого воспаления: резкой боли, диареи, тошноты, вздутия. Правильная диета дает возможность вылечиться от хронической патологии ЖКТ.

А несоблюдение предписанного режима еды, наоборот, приведет к осложнениям:
- эрозийному воспалению кишечника;
- язве желудка;
- дуодениту;
- сахарному диабету;
- холециститу;
- гепатозу;
- гепатиту.
В организме все взаимосвязано. Панкреатит и гастрит дают серьезный повод дать организму очиститься и отдохнуть от вредных привычек (алкоголя, кофе, нездоровой еды). Лечебная диета поможет вывести шлаки и накопившиеся вредные вещества, урегулировать щелочной баланс, восстановить слизистую.
Рекомендации по питанию при заболеваниях
Сбалансированное питание, организуемое при панкреатите и гастрите, учитывает ежедневные нормы ценных компонентов:
- общих калорий – до 2,5 тысяч ккал;
- углеводов – до 300 грамм;
- белков – 120 г;
- жиров – 80 г.
Совокупное количество элементов дано приблизительно. Индивидуальные нормы высчитывает врач-диетолог.
Лечащий гастроэнтеролог может скорректировать перечень разрешаемых продуктов. Это особенно актуально для людей с гастритом и дуоденитом (воспалением слизистой). Если кислотность, повышенная – запрещается употреблять кисломолочные продукты. В стадии ремиссии иногда позволяют немного кипяченого молока.
Чтобы максимально понизить стресс и давление в органах пищеварения, соблюдаются инструкции по приготовлению пищи:
- продукты употребляются измельченными или протертыми;
- мясные и рыбные бульоны – второй варки;
- исключают обжаривание и копчение, пищу нужно варить, тушить, готовить на пару или в мультиварке.
Нельзя забывать и о постоянном графике приема пищи. Лучше не пропускать время запланированных трапез. Не стоит устраивать и дополнительные перекусы.
Примерное меню на неделю (на каждый день), что можно есть и какая должна быть пища?
Диетологами разработаны уже готовые примерные схемы приема пищи для пациентов с гастритом и панкреатитом. Это значительно облегчает задачу организации правильного питания дома.
В таблице показан один из самых распространенных вариантов недельного меню:
| День недели | Название трапезы | Блюда и продукты |
|---|---|---|
| Понедельник | Завтрак | Манная каша, сваренная на воде. |
| Кусочек вчерашнего хлеба с медом. | ||
| Чай. | ||
| Легкий перекус | Овощной салат. | |
| Вода негазированная. | ||
| Обед | Куриный бульон с рисовой лапшой. | |
| Тефтели из крольчатины или индюшатины с овощами. | ||
| Ягодный морс или кисель. | ||
| Полдник | Стакан кефира. | |
| Ужин | Творожная запеканка, приготовленная в мультиварке. | |
| Отвар из подорожника. | ||
| Вторник | Завтрак | Яичный омлет на пару. |
| Легкий перекус | Печеное яблоко с медом. | |
| Обед | Суп-пюре из кабачков. | |
| Полдник | Стакан киселя. | |
| Ужин | Запеканка из рыбы и картофеля. | |
| Среда | Завтрак | Сырники из мультиварки. |
| Легкий перекус | Кефир с галетным печеньем. | |
| Обед | Суп-пюре морковный с черными сухарями. | |
| Полдник | Ягодный кисель. | |
| Ужин | Тыквенное пюре. | |
| Четверг | Завтрак | 1 яйцо всмятку. |
| Легкий перекус | Отвар шиповника с медом. | |
| Обед | Картофельно-морковный суп-пюре с обезжиренным сыром. | |
| Полдник | Печеное яблоко. | |
| Ужин | Рыбные котлеты на пару. | |
| Пятница | Завтрак | Рис, сваренный на воде. |
| Легкий перекус | Запеченое яблоко с медом. | |
| Обед | Куриный суп с сухарями. | |
| Полдник | Овсяный кисель. | |
| Ужин | Гречневая каша с льняным маслом. | |
| Суббота | Завтрак | Овсяная каша на воде. |
| Легкий перекус | Банан с медом. | |
| Обед | Суп с фрикадельками из индюшатины. | |
| Полдник | Отвар подорожника с сушками. | |
| Ужин | Отварная рыба. | |
| Воскресенье | Завтрак | Манная каша. |
| Легкий перекус | Кефир с галетным печеньем. | |
| Обед | Рисовый суп с кусочками белого мяса курицы. | |
| Полдник | 2 запеченых яблока. | |
| Ужин | Тушеные кабачки. | |
Блюда можно чередовать по кругу. Или переставлять местами для следующей недели. Желательно следить при этом, чтобы соблюдалось разнообразие: если на завтрак уже была овсяная каша, то кисель из овса лучше перенести на следующий день.
Травяные отвары
В меню для лечения проблем ЖКТ должно быть много теплых напитков. Обычный черный чай (некрепкий и чуть подслащенный медом) – очень хороший компонент в комплексном обеде, завтраке или ужине. Но часто его пить нельзя.

Разнообразие и огромную пользу в рацион вносят травяные отвары:
- из подорожника;
- зверобоя;
- тысячелистника;
- шиповника.

Природные лекарства успокаивают воспаленные ткани, способствуют их регенерации, стимулируют нормальную перистальтику желудка и выравнивают кислотно-щелочной баланс.
Самый лучший способ заваривать травы и плоды шиповника – в термосе. Но можно проварить компоненты и на паровой бане. Примерное сочетание ингредиентов – 1 ч. л. на стакан воды.
Рецепты блюд
Еда может быть не только полезной в лечении гастрита и панкреатита, но и вкусной, если знать, как правильно ее готовить. Ниже приведены самые популярные рецепты, которые помогут разнообразить диетическое меню и насладиться вкусом продуктов.
Фрикадельки из мяса с морковью
Небольшая морковь чистится, натирается на мелкой терке и складывается на дно эмалированной посуды. Заливается водой, и ставиться на огонь.
Для фарша можно брать куриное или индюшиное бескостное филе (иногда разрешают нежирную телятину). Два раза прокрутить в мясорубке, добиваясь максимального измельчения. В фарш добавляется мелкорубленая зелень (лучше всего – зеленая петрушка) и маленькая щепотка соли. Из смеси скатывают небольшие шарики столовой ложкой и по очереди опускают в кипящую воду (так они не разваляться).
Фрикадельки варят минут 20–25 затем достают из воды. Воду сливают через друшлаг, а вареную морковь используют в качестве гарнира.
Благодаря тщательной протертости мясо будет легко усваиваемым, а из-за моркови – покажется сочными и очень вкусными.
Суп-пюре из овощей
Обычно подобный суп готовят на курином втором бульоне, но вкусно будет и без него.

В кипящий бульон или просто воду высыпают почищенные и рубленные кубиками овощи (жидкость должна едва покрывать овощи).
Вкусными и не вызывающими вздутие получаются сочетания из:
- моркови и кабачков;
- картофеля с баклажанами;
- тыквы с морковью;
- картофеля со свеклой и сельдереем.
Овощи варятся до полной готовности (при проверке кубик легко перерезается в воде ножом). Часть воды сливается в кружку, чтобы овощи легче было растолочь до однородной консистенции.
Диета при панкреатите поджелудочной железы: симптомы воспаления, меню питания, рецепты
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Пищеварительный тракт и обмен веществ
- Кровь и система кроветворения
- Сердечно-сосудистая система
- Дерматологические препараты
- Mочеполовая система и половые гормоны
- Гормональные препараты
- Противомикробные препараты
- Противоопухолевые препараты и иммуномодуляторы
- Костно-мышечная система
- Нервная система
- Противопаразитарные препараты, инсектициды и репелленты
- Дыхательная система
- Органы чувств
- Прочие препараты
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис
Меню при панкреатите на неделю для больных
При воспалении поджелудочной железы больному назначается диета под №5. Каждый больной должен знать, что при остром течении болезни, а также при обострении хронического панкреатита, необходимо строго соблюдать рекомендации доктора по диетическому питанию. В противном случае, симптомы обострятся, и это может привести к осложнению.
Содержание статьи
Общие сведения
Меню при панкреатите на неделю заключается не только в правильно подобранных продуктах, но необходимо придерживаться и принципов диетотерапии.
 Если у больного ярко выраженная клиническая картина, а также присутствуют аутолитические процессы, то в этом случае необходимо придерживаться голода. Как правило, при таком течении болезни питание осуществляется только парентеральным путем.
Если у больного ярко выраженная клиническая картина, а также присутствуют аутолитические процессы, то в этом случае необходимо придерживаться голода. Как правило, при таком течении болезни питание осуществляется только парентеральным путем.
Как только состояние больного нормализируется, то необходимо перейти на полноценное питание. При воспалении поджелудочной железы необходимо включить в свой рацион питания белок.

При стабильном состоянии можно включить в рацион питания новые продукты, но вводить осторожно. При возникновении обострений, отменить блюдо или продукт и обратиться к доктору.
Рекомендации от Еленой Малышевой в спецвыпуске «Жить здорово!», как побороть пакреатит при помощи исцеляющих воздействии природных средств.
Варианты диет питания
Необходимо отметить, что существует два варианта диетического питания. Первая диета назначается при остром панкреатите, а также при обострении хронического течения болезни.
Первый вариант
Первый вариант диетического питания заключается в том, чтобы создать максимальный покой воспаленной железе, а также устранить болевой признак.
Такое диетическое питание называется щадящее, поэтому назначается после голодных дней. Приступить к первому варианту можно с 3 дня после голодания.
Основная цель питания состоит в том, чтобы включить в свой рацион низкокалорийные продукты. Больному необходимо употреблять продукты, в которых содержится не менее 70 грамм белков, не более 50 грамм жиров и примерно 20-250 грамм углеводов.
Принимать пищу небольшими порциями по 100-300 грамм 7-8 раз в день. Салаты необходимо готовить только из вареных продуктов. Если симптомы панкреатит не проявляются, то можно употреблять на 5 день полувязкую пищу.
Что можно приготовить:
- Можно приготовить слизистый суп из разнообразных круп. Например: пшеничная.
- Разрешается употреблять протертые жидкие каши, которые приготовленные на воде.
- Что касается питья, то можно пить некрепкий чай, кисель или фруктовый сок на ксилите.
- В домашних условиях можно приготовить овощное пюре, но не использовать масло. Можно готовить из: картофеля, кабачков или моркови.
- Врачи при остром течении болезни разрешают употреблять паровые овощные пудинги.
Перечисленные выше варианты блюд относятся к углеводородной пище. На второй или третий день можно вводить белковые продукты.
Например:
- Из вываренного мяса можно приготовить суп-крем.
- Паровой омлет или белковый.
- Паровые котлеты.
- Блюда из нежирных сортов мяса (приготовленных на пару). Например: курица, говядина.
- Рыба на пару.
- Суфле или паста, приготовленная из творога.
- Творожный пудинг.
В готовое блюдо разрешается положить немного сливочного масла. Как только болевые признаки и острые симптомы пройдут, можно расширить диетического питания. Теперь можно приступить ко второму варианту, называется 5П по Певзнеру.
Основные характеристики второго диетического варианта
Меню на неделю должно состоять уже из повышенного содержания белка, жира и углеводов.
Важно! Жиров во втором варианте не должно превышать 80 грамм. Вводить жирные продукты постепенно, чтобы сильно не перегружать воспаленную поджелудочную железу.
Если в момент питания у больного ухудшается состояние, то необходимо немного уменьшить продукты, которые богаты на белок. Поэтому необходимо увеличить в этом случае продукты с большим количеством углеводов.
Диета при панкреатите второго варианта состоит из отварных и паровых блюд. Можно готовить из протертых продуктов или из измельченных.
Основные требования:
- Исключить из рациона питания продукты с грубой клетчаткой.
- Варить мясо небольшими кусочками, примерно по 100-150 г. Как только мясо прокипит 10 минут, слить воду и залить новую.
- Не стоит при остром и хроническом панкреатите кушать холодные блюда.
- Ограничить употребление соли. Разрешается не более 6 грамм в день.
- Исключить обильный прием пищи.
Второй вариант диет питания дробный, но в этом случае можно кушать 5-6 раз в день.
 Если при таком питании возникает запор, то больному необходимо включить в питание больше овощей и фруктов, а также уменьшить продукты с большим содержанием углеводов. Питание при запоре должно быть легкое, чтобы предотвратить брожение.
Если при таком питании возникает запор, то больному необходимо включить в питание больше овощей и фруктов, а также уменьшить продукты с большим содержанием углеводов. Питание при запоре должно быть легкое, чтобы предотвратить брожение.
Примерное меню:
- Можно приготовить блюдо на основе: картофеля, моркови, зеленого горошка, свеклы или тыквы. Второй вариант питания позволяет включить сырую морковь, огурцы и помидоры, но только в небольшом количестве.
- Каша гречневая, рисовая или овсяная. Готовить каши необходимо на воде, таким образом, создается полувязкая консистенция и не воспаляется дальше ПЖ.
- Манное суфле.
- Рисовый пудинг или суфле.
- Суп на овощном бульоне. Например: суп-крем или пюре из моркови, кабачков или картофеля. Для того, чтобы блюдо было более вкусным, можно заправить его сметаной или сливками.
- Разрешается употреблять нежирный сорт мяса. Например: говядина, телятина или кролик. Лучше всего покупать молодое мясо, так как в них меньше содержится пуринов.
- Паровые котлеты.
- Фрикадельки из мяса.
- Кнели из мяса.
- Рыба нежирного сорта. Например: минтай, треска или хек.
- Хлеб разрешается при остром панкреатите или при обострении хронического течения только I или II сорта. Лучше покупать хлеб вчерашний или позавчерашний, так как свежий продукт может привести к вздутию кишечника.
- Молочные продукты (нежирные), например: кефир, простокваша.
- Молочный омлет.
- Соус молочный.
- Молочный суп.
Главный гастроэнтеролог РФ: «ПАНКРЕАТИТ не проходит?! Простой способ лечения уже исцелил сотни пациентов в домашних условиях! Чтобы навсегда вылечить поджелудочную нужно…» Читать далее »
Как вы видите, что примерное меню второго варианта состоит из большого списка продуктов. Но если возникают болевые признаки и ухудшается общее состояние, то необходимо немедленно обратиться к доктору.
Примерный вариант меню на одну неделю
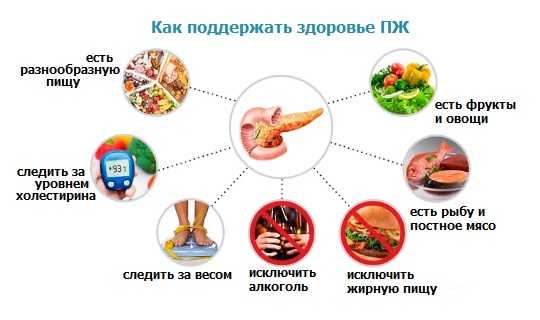
Перед тем, как придерживаться описанного ниже варианта меню, необходимо проконсультироваться с доктором.
Понедельник
Можно на завтрак омлет на пару, запить чаем из шиповника. На второй завтрак приготовить запеченную грушу, а на полдник выпить молоко и похрустеть сухарями. Вечером можно приготовить отварную грудку и кашу на воде.
Вторник
Наутро приготовить манник, можно добавить немного изюма, а на второй завтрак отварной рис и капуста. В обед приготовить суп, например вегетарианский и мясное блюдо. Пить компот или нежирное молоко. Вечером гречневую или геркулесовую кашу и чай, можно также и овощную запеканку.
Среда
 Утром чай из шиповника, немного сыра и сырники. На второй завтрак можно гречневую кашу и запить яблочным соком. Говяжьи котлеты и тыквенное пюре можно на обед. Для полдника идеально подойдет рисовый пудинг и сок, а на вечер овощная запеканка.
Утром чай из шиповника, немного сыра и сырники. На второй завтрак можно гречневую кашу и запить яблочным соком. Говяжьи котлеты и тыквенное пюре можно на обед. Для полдника идеально подойдет рисовый пудинг и сок, а на вечер овощная запеканка.
Четверг
Можно немного расслабиться, на утро приготовить омлет и томат, на 2-ой завтрак винегрет, но только не использовать квашеную капусту и соленые продукты. На обед можно полакомиться отварной треской и рисовым супом, на полдник молоко и отварное мясо. На вечер можно манную кашу и чай с молоком.
Пятница
В этот день можно питаться аналогично понедельнику. Но, на вечер разрешается приготовить крупейник из творога и гречки.
Суббота
Утро: пудинг из творога, на 2-ой завтрак морковное пюре, при желании можно добавить немного джема. На обед вегетарианский борщ и мясное блюдо. Полдник просто питье, например ягодный кисель, а на вечер ряженка нежирного сорта.
Воскресенье
Можно питаться аналогично среде, но на обед разрешается приготовить суп из кабачков, запеченного кролика в сметане.
Такой вариант недельного питания можно использовать не только в период болезни, но и в качестве профилактики заболеваний ЖКТ. Главное помнить – при обострении симптомов немедленно обратиться к врачу, чтобы не допустить серьезные осложнения.
какое меню вводится при разных формах панкреатита?
Панкреатит — серьезное воспалительное заболевание, поражающее поджелудочную железу. Причинами его могут быть закупорка панкреатического протока, сосудистые нарушения, травмы, токсические отравления и даже паразитарные заболевания. В лечении панкреатита наряду с медикаментозными и хирургическими методами большую роль играет специальная диета, о которой мы сегодня и поговорим.
Особенности питания в зависимости от форм панкреатита
Врачи-гастроэнтерологи различают две основных формы панкреатита — острый и хронический, и для питания при каждой из форм существует несколько общих правил:
- частое питание небольшими порциями — до восьми раз в день, от 100 г до 300 г пищи на прием;
- прием пищи только комнатной температуры — слишком горячие или, наоборот, холодные блюда исключены;
- запрещены жареные блюда — лучше готовить на пару, отваривать или запекать.
При остром панкреатите и обострении хронической формы заболевания ведущими принципами являются:
- Голодание во время выраженного клинического проявления болезни — в этот период возможно только парентеральное питание, то есть введение питательных веществ внутривенно, «в обход» желудочно-кишечного тракта.
- Переход к полноценному, но при этом щадящему питанию в максимально короткие сроки, поскольку больной панкреатитом нуждается в белках.
- Постепенное введение в диету новых продуктов и блюд с увеличением калорийности пищи и ее объема.
Первый тип питания — при остром панкреатите — способствует устранению болевых проявлений, а после их снятия можно переходить ко второму типу питания, который показан именно после снятия острых симптомов, а также при хроническом панкреатите. Эта диета рекомендуется на длительный период времени — иногда до года и более, чтобы предотвратить возникновение обострений. В ней точно так же сохранены все принципы химического, механического и термического щажения больного органа. Все блюда готовятся на пару, путем отваривания или запекания.
Существует также третий тип питания, назначаемый при реактивном панкреатите, который возникает как реакция поджелудочной железы на заболевания желудочно-кишечного тракта, отравления, аллергию или погрешности в питании. Диета при реактивной форме заболевания практически ничем не отличается от диеты при остром и хроническом панкреатите — дробный и частый прием пищи, исключение определенных продуктов и так далее.
Диета «Стол № 5п»: основа правильного питания при панкреатите
При панкреатите больному в обязательном порядке назначается диета «Стол № 5п». При диагностировании острого панкреатита или обострения хронического первый вариант этой диеты назначают после голодания на третий день заболевания. Суточное меню содержит: белков — 85–90 г, жиров — 70–80 г, углеводов — 300–350 г, энергетическая ценность рациона — 2170–2480 ккал[1].
На заметку
Лечебная диета № 5п (по Певзнеру), назначаемая при панкреатите, — это разновидность диеты № 5, рекомендуемой при заболеваниях печени и желчного пузыря. Она помогает снизить нагрузку на поджелудочную железу, уменьшить давление в протоке, улучшить обменные процессы и восстановить функцию органа.
В это время разрешено употреблять только отваренные продукты с полужидкой консистенцией, на пятый день в рацион больного можно вводить полувязкие блюда. После голода рекомендуется питание углеводной пищей, поскольку именно она меньше всего стимулирует деятельность поджелудочной железы. Можно употреблять слизистые супы на овощных отварах или на отварах круп, жидкие каши на воде, овощные пюре на воде без масла, муссы и желе на ксилите, некрепкий чай без сахара.
Постепенно вводят и некоторые белковые продукты — паровые омлеты, паровые котлеты, суфле из нежирных сортов мяса, творожные пасты, паровые пудинги из творога, сливочное масло (только в качестве добавки в готовые блюда).
Второй вариант диеты № 5п, назначаемый при хроническом панкреатите, имеет некоторые отличия. По сравнению с первым вариантом здесь повышено количество белка (130–140 г), неизменными остаются количество простых углеводов (300–350 г) и общее количество жиров (80 г). Средняя калорийность потребляемой пищи не должна превышать 2440–2680 ккал в сутки[2].
Если у пациента снижается способность переваривания белковой пищи, то разрешается временно снизить ее количество и заменить на углеводосодержащую. Обязательно ограничивается потребление соли (примерно 6–8 г в день), исключена грубая клетчатка и экстрактивные вещества. Запрещены приемы пищи большими порциями.
Кроме того, при панкреатите разрешено употребление только определенных продуктов, а некоторые должны быть полностью исключены (см. табл.).
Таблица. Разрешенные и запрещенные продукты диеты № 5п.
| Группы продуктов | Разрешено | Запрещено |
|---|---|---|
| Напитки | Соки: абрикосовый, морковный, тыквенный, шиповниковый. Некрепкий чай, вода, вода минеральная без углекислоты | Виноградный и апельсиновый соки. Кофе, газированные напитки, алкоголь |
| Крупы | Гречневая (ядрица), манная, рис, овсяная | Кукурузная, пшенная, ячневая, горох, фасоль |
| Овощи | Тыква, кабачки, картофель, огурцы, капуста брокколи и цветная, морковь, помидоры (с осторожностью) | Все консервированные, редис, баклажаны, горох, капуста белокочанная, лук репчатый, перец болгарский, хрен, щавель, редька, петрушка, укроп, грибы |
| Фрукты | Яблоки определенных сортов, груши сладкие, некоторые сухофрукты | Бананы, апельсины, ягоды (все), виноград, кислые сорта яблок, изюм, орехи, финики |
| Мясо | Кролик, говядина постная, курица и индейка (грудка) | Свинина и говядина жирные, сало, колбасные изделия, копченое мясо всех сортов, утка, гусь |
| Рыба | Камбала, хек, щука, минтай, треска и другие нежирные сорта | Рыба копченая, икра лососевая, жирные сорта рыбы — семга, форель и так далее |
| Молочные продукты | Кефир, простокваша с низкой жирностью, творог 1%-ный | Жирные молоко, сливки, сметана |
| Жиры, масла | Масло сливочное, масло растительное | Жиры животного происхождения |
| Яйца | Яйца куриные | — |
| Хлебобулочные изделия | Хлеб пшеничный вчерашней выпечки | Сдоба, хлеб ржаной, любой свежий хлеб |
| Кондитерские изделия, сладости | Варенье, зефир, мармелад, желе, пастила, мед, несдобное печенье | Песочное тесто, шоколад, мороженое |
| Сыры | Неострые сорта | Острые сорта |
Поскольку при панкреатите поджелудочная железа не способна функционировать в полную силу, то из-за недостатка ферментов она не справляется с перевариванием определенных продуктов — жирного мяса и рыбы, копченостей, любых консервов. Запрещены субпродукты — почки, сердце и печень, поскольку они содержат холестерин в избытке.
Некоторые овощи и фрукты, такие как белокочанная капуста, фасоль, шпинат, виноград и бананы, вызывают брожение и, как следствие, вздутие живота, а лук, чеснок, редис — это сильнейшие химические раздражители для поджелудочной железы. Овощи с большим содержанием клетчатки также запрещены, поскольку для их переваривания требуется большее количество ферментов, а значит, возрастает нагрузка на поджелудочную.
Рекомендуется отказаться от приправ, пряностей, соусов — майонеза, горчицы, кетчупа, перца, пряных трав. Полностью запрещен любой алкоголь.
Что касается разрешенных продуктов, то необходимо соблюдать технологию их приготовления, рекомендованную диетой № 5п. Овощи предпочтительнее отваривать и перетирать, через некоторое время при улучшении самочувствия некоторые овощи разрешается есть сырыми. Фрукты рекомендуется есть в виде варенья, муссов, желе или киселей, разрешены печеные сладкие яблоки и другие сладкие фрукты, а также сухофрукты в протертом виде.
Каши варят на воде, причем лучше всего больными усваиваются гречневая крупа, рис, манка. Супы разрешается готовить только на овощных отварах, мясные бульоны, особенно крепкие, строжайше запрещены. В супы можно добавить крупы и мелко нарезанные овощи из списка разрешенных, но ни в коем случае нельзя поджаривать их для заправки. Рыбу и мясо рекомендуется готовить на пару или запекать. Запрещена припущенная рыба, поскольку в ней содержится намного больше экстрактивных веществ, чем в отварной.
Хлеб разрешено есть только черствый, чтобы не спровоцировать вздутие кишечника из-за его дрожжевой основы.
Меню на неделю из разрешенных продуктов при панкреатите
Как уже говорилось, второй вариант диеты № 5п предполагает расширение рациона после снятия обострения заболевания. Предлагаем вниманию читателей примерное недельное меню, составленное на основе этой диеты.
- Понедельник
Завтрак: рисовая каша на воде, творог с подливой из фруктов, чай с медом.
Второй завтрак: запеченное яблоко без кожицы.
Обед: котлета паровая куриная с тыквенным пюре, фруктовый компот.
Полдник: омлет из белка, сок абрикосовый разбавленный.
- Вторник
Завтрак: гречневая каша протертая, творожное суфле, чай с нежирным молоком.
Второй завтрак: паровой омлет, сок.
Обед: суп на овощном бульоне с овощами и сметаной, бефстроганов (предварительно отваренный) с картофельным пюре, компот.
Полдник: несдобное печенье, фруктовый кисель.
Ужин: котлеты из судака с рисовой кашей, овощной салат, чай с пастилой.
- Среда
Завтрак: каша овсяная, творог с вареньем, чай.
Второй завтрак: мясное суфле, сок морковный.
Обед: молочный суп с мясным пюре, рулет из говядины с омлетом, кисель фруктовый.
Полдник: печенье галетное, компот из сухофруктов.
Ужин: тушеный кролик, вымоченный в молоке, овощное пюре, компот.
- Четверг
Завтрак: каша гречневая молочная, несоленый сыр, чай.
Второй завтрак: груша запеченная.
Обед: суп-пюре из моркови и кабачков, куриные кнели с творогом, сок фруктовый.
Полдник: манный пудинг с яблоком.
Ужин: судак запеченный, цветная капуста на пару, компот.
- Пятница
Завтрак: омлет белковый, рисовая каша молочная, кисель.
Второй завтрак: фруктовый мусс.
Обед: суп молочный с мясным пюре, кнели куриные, тыквенное пюре, чай с молоком.
Полдник: галеты, чай.
Ужин: рыба отварная под молочным соусом, картофельное пюре, сок.
- Суббота
Завтрак: каша из гречневой муки, творог с вареньем, настой шиповника.
Второй завтрак: простокваша.
Обед: суп овощной с фрикадельками, тефтели из телятины с рисом, кисель молочный.
Полдник: пудинг творожный.
Ужин: рыбные котлеты, овощное пюре, чай.
- Воскресенье
Завтрак: манный пудинг с фруктовой подливой, несоленый сыр, чай.
Второй завтрак: омлет белковый, тыквенный сок.
Обед: суп с крупой и овощами, куриное суфле на пару, компот из сладких яблок.
Полдник: печенье, кисель ягодный.
Ужин: отварное филе индейки, овощное пюре, чай.
Ежедневно перед сном можно выпивать стакан нежирного кефира или простокваши.
Это только примерное меню диеты № 5п, комбинации гарниров и блюд могут изменяться, но общий принцип — дробное и частое питание с использованием только разрешенных продуктов — должен оставаться неизменным.
Диетические рецепты блюд при воспалении поджелудочной железы
Не стоит думать, что диетические блюда — это обязательно нечто невкусное и пресное. Диета № 5п дает возможность использовать достаточно большой набор продуктов и готовить очень вкусные, но при этом полезные диетические блюда. Предлагаем вниманию наших читателей несколько интересных рецептов.
Первое блюдо: Суп молочный с мясным пюре
На одну порцию: говядина 60 г, рис 20 г, один желток, молоко 100 г, сливочное масло 3 г, вода 300 г, соль 1 г.
Нежирную говядину отварить, пропустить через мясорубку или взбить в блендере с добавлением воды. Отварить рис и протереть его через сито. Затем протертый рис и его отвар добавить в мясное пюре, вскипятить и дать остыть. После этого заправить получившийся суп смесью взбитого яйца с молоком (льезон). Немного посолить и перед подачей добавить чуть-чуть сливочного масла.
Второе блюдо: мясной рулет с омлетом
На одну порцию: мясо 100 г, яйцо 2 шт., молоко 2,5 столовой ложки, соль 1 г.
Нежирное мясо (курицу, индейку, говядину) пропустить через мясорубку. В готовый фарш вбить яйца и хорошо перемешать. Затем разложить фарш на мокром полотенце в виде пласта толщиной около 2 см. На фарш выложить паровой омлет из яйца с молоком. Свернуть фарш в рулет и поместить на решетку пароварки. Готовить 20–25 минут. Подавать можно с картофельным или овощным пюре.
Десерт: манный пудинг с яблоками
На одну порцию: манная крупа 45 г, молоко 100 г, сахар 12 г, яйцо 1 шт., одно небольшое яблоко.
Сварить густую манную кашу, затем добавить в нее тертые яблоки без кожицы, сахар и яичный желток. Перемешать и ввести взбитые белки. Затем выложить готовую массу в формочки и варить на пару около получаса. Подавать с фруктовым киселем или джемом.
Диета — важнейшая часть лечения при панкреатите в любой его форме. От количества, качества и способа приготовления блюд зависит скорость снятия обострения и в целом выздоровления пациента. Главная задача, которую решает диетические питание, — это восстановление всех функций поврежденной поджелудочной железы и поддержание ее нормальной работы максимально долгое время.

Диета при панкреатите: примерное меню на неделю, рецепты
Диета для похудения при панкреатите
Диета при панкреатите – важнейший лечебный фактор, куда важнее, чем все лекарственные средства. Они играют вспомогательную роль. Недаром панкреатит провоцирует переедание и отравление.
Исключите алкоголь, приправы, копчености. Купите пароварку. Исключение жиров будет способствовать снижению веса. Телятину, индейку лучше рубить на фарш и делать запеканки.
[1], [2], [3]
Диета 5 при панкреатите
Имеет такие основные принципы: нельзя принимать горячую и холодную пищу, ее нужно перетирать. Полезно пить шиповник.
Диетический стол при панкреатите – обязательная часть лечения. Диета 5 – это правильное питание, полезное даже здоровым людям.
Запрещаются консервы и жирные бульоны. Все блюда протирают в блендере.
Полезные продукты: куриное филе отварное, овощные супы, вчерашний хлеб, молочные супы, гречка.
- Сколько соблюдать диету при панкреатите?
Диета при панкреатите, если он острый, назначается на срок 6-9 мес. При хроническом панкреатите – на несколько лет.
- Что не должна включать диета при панкреатите?
Говяжий жир, капуста, редиска, шпинат, брюква, алкоголь, черный хлеб.
[4], [5]
Примеры рецептов диеты 5 при панкреатите
-
[6], [7]
Паровые котлеты
200 г говядины, 30г пшеничного хлеба, 3ст.л. молока, 3ч.л. оливкового масла, щепотка соли.
Смешать ингредиенты. Фарш разделить на шарики. Выложить в пароварку, налить воду, закрыть крышкой и варить до готовности на умеренном огне.
-
Молочный суп с лапшой
150г муки, 2 яйца, 10г сливочного масла, 10г сахара, 350 мл молока.
Заместить тесто из муки, воды и яйца. Тонко раскатать и нашинковать лапшу. В молоко засыпать лапшу и варить 8-12 минут.
Диета 5п при панкреатите
Используется для стимуляции пищеварения, она ограничивает углеводы и жиры. Калорийность – 2700-2800 Ккал. Подробней читайте здесь.
Какие блюда разрешены при диете 5п?
- Хлеб вчерашний пшеничный, галетное печенье.
- Супы на овощном отваре, фруктовые супы.
- Блюда из мяса: нежирные сорта курятины и телятина.
- Грибы, бобы, шпинат – под запретом. Разрешены кабачки и тыква.
- Бобовые исключаются.
- Разрешено не более 1 яйца в день.
- Некислые фрукты, желательно протертые, ягоды.
- Разрешен нежирный творог.
- Разрешаются подливы из ягод, сметанные соусы.
- Жиры: подсолнечное и оливковое масло. Сливочное масло ограничить.
Запрещено:
- Сдоба, грибы, копчености, жирное мясо, бобовые.
[8], [9], [10]
Диета 5а при панкреатите
Назначается, когда у больного также есть поражения желчных путей. Это диета с ограниченным потреблением жиров и холестеринов с достаточной калорийностью.
Разрешенные продукты
Нежирная вареная говядина и курица, вареная паровая рыба, белковый омлет, молоко нежирное, растительное масло, небольшое количество сливочного масла, гречка, рис, манное и гречневое суфле. Полезны вареные кабачки кусочками. Овощные супы со сметаной. Сырые и печеные фрукты, ягоды. Разрешен зефир.
[11]
Диета 1 при панкреатите
Назначается, когда острый либо хронический панкреатит сочетается с болезнями желудка.
Разрешенные продукты
- Яйца: белковый паровой омлет.
- Молочные и крупяные супы (кроме перлового).
- Мясо и рыба: курятина, нежирная говядина, нежирные сорта рыб.
- Молочные каши из нежирного молока.
- Овощи: морковное пюре, протертая свекла, картофельное пюре.
- Ягоды: сырые, невяжущие, сладкие, варенье. Настой шиповника, компоты, кисели.
[12], [13], [14], [15]
Рецепты при панкреатите
Не забывайте, что после приступа острого панкреатита нужно соблюдать диету 8-9 месяцев.
Итак, вот рецепты вкусных и полезных блюд при панкреатите. Они несложно готовятся.
Мясной пудинг на пару
Вам нужно:
- 240 г говядины
- 40 г сливочного масла
- 20 г манки
- ½ стакана воды
- 1 яйцо
- Отвариваем мясо.
- Пропускаем вареную говядину через мясорубку.
- Соединяем с кашицей из манной крупы и яйца.
- Вымешиваем тесто, выкладываем в форму, смазанную маслом и доводим до готовности на пару.
Снежки
Вам нужно:
- яичный белок
- 30 г сахара
- 100 г клубники
- 20 г муки
- 120 г воды
- Ванилин (щепотка)
Белок взбивают и вводят ванилин и сахар. Выкладывают ложкой в форму с кипящей водой. Снежки переворачивают, закрывают крышкой и дают постоять 4 мин. Достают и дают воде стечь. Снежки заливают соусом, приготовленным из клубники, муки и 10 г сахара.
Банановo-персиковый торт без выпечки
Нужно взять 1 банан и 1 персик, 250 мл йогурта, сухое печенье, стакан воды и пачку желатина. Желатин развести в горячей воде. Добавить йогурт, размешать. Постелить на дно формы фольгу. Выкладывайте слоями: слой печенья, слой йогурта и желатина, слой бананов, слой крема, слой персиков, слой крема. Поставить торт в холодильник – пусть застывает.
[16], [17], [18]
Диета на неделю при панкреатите
Может быть не только полезной, но и очень вкусной. Белый вчерашний хлеб и галетное печенье «Мария» и «Зоологическое» разрешены. Паровой омлет, нежирное молоко, кефир, сметану – эти продукты можно употреблять. Можно есть сладкие фрукты, сухофрукты и изюм.
Что нужно исключить из питания, чтобы избежать повторения приступов панкреатита? Крепкие бульоны, жареное, копченое, сдобу и шоколад.
Итак, недельное меню при панкреатите примерно такое.
Понедельник
- Завтрак: галеты с сыром.
- Второй завтрак: омлет на пару, хлеб с чаем.
- Обед: гречневая каша, отварной кабачок, творог.
- Полдник: тертое яблоко.
- Ужин: овсянка, свекольный салат, запеченное яблоко.
Вторник
- Завтрак: творог.
- Второй завтрак: салат из морковки и зеленого горошка.
- Обед: говядина с хлебом.
- Ужин: суп из овощей, морковное пюре, яблочное пюре, йогурт.
Среда
- Завтрак: йогурт, яблоко.
- Второй завтрак: запеченное яблоко, изюм.
- Обед: рыба, гречка, хлеб.
- Ужин: суп из овощей, хлеб, курага.
Четверг
- Завтрак: творог.
- Второй завтрак: вареное мясо, овощное пюре, кефир.
- Обед: паровой омлет, отвар шиповника, хлеб.
- Ужин: рисово-творожный пудинг, йогурт.
Пятница
- Завтрак: минеральная вода без газа, сухари.
- Второй завтрак: котлеты на пару, свекольный салат.
- Обед: тушеное мясо, морковно-тыквенное пюре.
- Ужин: отварной рис, йогурт.
Суббота
- Завтрак: паровой омлет.
- Второй завтрак: отварное мясо, некрепкий чай.
- Обед: рис на пару, запеченные яблоки, отвар шиповника.
- Ужин: рисовый пудинг, йогурт.
Воскресенье
- Завтрак: творог.
- Второй завтрак: чечевичный суп (в период стойкой ремиссии).
- Обед: курица на пару, пюре из яблок.
- Ужин: отварная свекла, отварной картофель, паровое мясо, чай.
[19], [20], [21]
Диета по дням при панкреатите
Есть нужно 4 раза в день. Свекольники, свинину и гуся, почки, колбасу, семгу, осетр, сало, майонез, сливки, пшенные и ячменные гарниры, капусту, редьку, брюкву, лук, соусы, уксус, цитрусовые из рациона нужно полностью исключить.
Понедельник
- Завтрак: белковый омлет, рисовая каша, чай.
- Второй завтрак: творог, кефир.
- Обед: суп из овощей, котлеты на пару, пюре из моркови, компот из яблок.
- Ужин: рыбные кнели, картофельное пюре и чай.
Вторник
- Завтрак: белковый омлет, молочная гречневая каша, чай.
- Второй завтрак: творог, кефир.
- Обед: овощной суп, отварные куры, кисель.
- Ужин: отварная рыба, отварной картофель, некрепкий чай.
Среда
- Завтрак: сухари, негазированная минеральная вода.
- Второй завтрак: паровой омлет, ломтик белого хлеба, стакан молока.
- Обед: 200г отварной рыбы, ломтик белого хлеба.
- Ужин: 200г овсянки, 200 г пюре из морковки, ломтик белого хлеба, чай с молоком.
Четверг
- Завтрак: 200 г овсянки, ломтик белого хлеба, минеральная вода без газа.
- Второй завтрак: 100 г творожного пудинга, 100г яблочного пюре, чай.
- Обед: 400 мл овощного супа-пюре, 200 г тыквенной каши, 200 г творога.
- Ужин: 100г мясного рулета, 100 г творожной запеканки, 200 мл киселя.
Пятница:
- Завтрак: 200 г протертой рисовой каши, ломтик белого хлеба.
- Второй завтрак: 200 г рисового пудинга, 200 г пюре из морковки, 200 мл чая с молоком.
- Обед: 400 мл супа из овощей, 100 г творожной запеканки.
- Ужин: 200 г мяса куриного, 200 г овсянки, стакан чая.
[22], [23], [24]
Меню диеты при панкреатите
Диета при панкреатите – главное лекарство. Без соблюдения диеты от панкреатита вам не избавиться. Мы подскажем вам, от каких продуктов стоит отказаться, а что можно кушать и как сделать так, чтобы соблюдение диеты не превратилось для вас в пытку, чем заменить запрещенные сладости.
Первые 4 дня больной соблюдает лечебное голодание, пьет только воду. Начиная с 5 дня можно пить чай с сухариками, есть паровой омлет. Через неделю после приступа можно есть овощные супы. Вам нельзя употреблять черный хлеб, слоеное тесто, торты, пирожные, мороженое, почки, копченые колбасы и консервы.
Можно есть нежирную отварную рыбу. Яйца лучше употреблять в виде белковых паровых омлетов.
Молоко употребляется в блюдах. Разрешены отварные макароны. Пшенную кашу употреблять при панкреатите нельзя.
Из овощей разрешена морковь, картошка, цветная капуста.
Из супов предпочтение лучше давать овсяному и рисовому. Исключаются окрошка, рыбные отвары, мясные бульоны.
Из сладких напитков разрешены компоты и муссы, печеные яблоки, протертые фрукты, фруктово-ягодные подливы.
Исключите все специи и пряности из рациона.
Очень полезен отвар шиповника. Можно пить некрепкий чай и напиток из цикория. Какао и кофе исключите.
Вам категорически нельзя употреблять спиртные напитки, острые специи, чипсы и картофель фри, хот-доги, чебуреки, шаурму.
Диетический стол при различных видах панкреатита
[25]
Диета при хроническом панкреатите
Диетический стол исключает продукты, обладающие сокогонным действием и сводит к минимуму углеводы. Пищу варят и едят протертой.
Допускается только белый вчерашний хлеб, запрещена сдоба. Разрешена нежирная говядина, мясо кролика, в паровом виде, нежирная рыба. Яйца – только в виде парового белкового омлета. Некислый творог допускается. Сливочное, подсолнечное масло нужно добавлять в блюда. Каши из манной крупы и риса варят на молоке с водой. Ешьте больше моркови, кабачков, картофеля, зеленого горошка, молодой фасоли. Из фруктов полезны только печеные яблоки. Пейте узвары из сухофруктов. Берите термос с отваром шиповника на работу. Готовьте молочные соусы – они очень вкусные. Несладкие соусы, приправы, пряности запрещены.
Вам нельзя есть баранину, утку, копчености, колбасу, осетрину, карпа, маринады, грибы, кофе, шоколад, щавель, салат, репу, бобовые (кроме молодой фасоли и чечевицы), клюкву, гранат и газированную воду.
[26], [27], [28]
Диета при остром панкреатите
Сильное и длительное воспаление поджелудочной железы иногда может привести к сахарному диабету. Берегите себя, не допускайте погрешностей в диете. Когда вы будете находиться первые дни после приступа в больнице, вам вообще не будут давать пищу. Это нужно, чтобы максимально щадить железу.
Почему люди болеют острым панкреатитом? Все дело в том, что в нашей национальной традиции устраивать на праздники обильные пиршества с алкоголем, большим количеством жареных блюд, пикники с шашлыком из баранины. Мы часто едим на ходу, в Макдональдсе. Все это перенапрягает поджелудочную и однажды происходит приступ с сильнейшими болями. Заболеванию способствует язва.
На 6 день рацион расширяют, добавляя в него кисели, жидкие каши, паровые куриные котлеты.
Копчености, маринады, сало, сдоба исключаются до года.
[29], [30], [31], [32]
Диета при обострении панкреатита
Диетический стол максимально щадит поджелудочную. В первый день разрешается подогретая минеральная вода Боржоми, отвар шиповника, чай.
На 3-й день разрешается расширить рацион: добавляем слизистые супы, молочные кисели, жидкие каши без масла.
Когда боли исчезнут, соблюдают непротертый, развернутый вариант диеты. Но все равно очень долго, до года, нельзя употреблять ничего жареного, жирного, никакой сдобы и выпечки.
[33], [34], [35], [36], [37], [38], [39], [40]
Диета при панкреатите у детей
Диетический стол не должен мешать их правильному росту и развитию. Кормите ребенка часто, маленькими порциями.
Обратите внимание на нежирное мясо: телятину, курицу, индейку.
При обострении панкреатита готовьте ребенку белковый омлет на пару, а при ремиссии – паровой омлет из цельного яйца.
Ребенку, больному панкреатитом, нужен натуральный нежирный творог. В нем содержится такой необходимый для роста косточек кальций. Очень любят дети вкусные домашние творожные запеканки с морковкой, абрикосами, яблоками. Яблоки также можно запекать – в этом случае они еще и помогают при анемии.
Сливочное масло покупайте в пачках по 100 г и используйте только в блюдах. Дети с панкреатитом плохо переносят сливочное масло, намазанное на хлеб.
Идеальный суп для ребенка с больной поджелудочной – сборный овощной, протертый в блендере. Зимой можно использовать наборы из замороженных овощей.
Исключите из меню малыша свинину и утку. Не давайте колбасы, маринады и грибы, жареную рыбу, какао, шоколад, репу, редис, бобовые и украинский хлеб.
Полезные овощи: морковь, кабачки, картофель, свекла. Подавать их нужно в протертом и отварном виде. Цветную капусту, не кочанную, добавляйте в супы.
Можете иногда давать ребенку зефир и молочные конфеты, но совсем немного.
[41], [42], [43]
Диета при панкреатите у взрослых
Алкоголь, прием гормональных препаратов, стрессы, паразиты, сопутствующие заболевания ЖКТ – все это факторы развития панкреатита у взрослых. На фоне заболеваний желудка и печени возникает реактивный панкреатит.
Продукты больному лучше готовить в пароварке.
Что можно употреблять:
- Овощные супчики.
- Идейка, телятина, курятина.
- Простокваша, некислый творог, голландский сыр.
- Сливочное масло в готовых блюдах.
- Гречка, овсянка, рис.
- Лапша.
- Отварные овощи: тыква, кабачок, картофель, морковь, свекла.
- Печеные сладкие яблоки.
- Компоты, кисели, соки, сухофрукты.
Алкоголь, жареные блюда, редис, шпинат и соленья исключите.
Допускается 1 банан в день и 1 яйцо в день, сваренное «в мешочек».
[44], [45], [46]
Диета при реактивном панкреатите
Диетический стол должен учитывать те сопутствующие заболевания ЖКТ, из-за которых воспалилась поджелудочная. Чаще всего причиной реактивного панкреатита становятся болезни печени и желчного пузыря, камни в нем, гастрит и гепатит. Алкоголь и жирные продукты также провоцируют приступы, их нужно навсегда исключить. Отравление тяжелыми металлами часто бывают на вредных производствах, после чего у работников обнаруживают реактивный панкреатит. У женщин причиной воспаления поджелудочной может стать прием противозачаточных. Определенную роль играет генетическая предрасположенность.
Диета при панкреатите создает для поджелудочной полный физиологический покой. Питание должно быть дробным и частым (4-5 раз в день). Сократите до минимума углеводы, отдайте предпочтение белковой пище. Разрешена нежирная говядина, телятина, курятина и рыба в отварном виде. Исключите мясные и грибные бульоны, кислые овощи и фрукты. Запеченное и варенное мясо и рыба, овощи и крупы – основа рациона больного панкреатитом.
[47], [48], [49], [50], [51], [52], [53], [54]
Диетический стол при панкреатите и сопутствующих заболеваниях
[55], [56], [57], [58], [59], [60], [61]
Диета при холецистите и панкреатите
Холецистит – воспаление желчного пузыря. Холецистит иногда становится причиной воспаления поджелудочной – панкреатита. Причина панкреатита – алкоголизм, стрессы. При панкреатите возникает тошнота, рвота, диарея.
В рационе больных должны преобладать белки. Исключают острые, копченые, жареные, соленые блюда. Пищу варят.
Напитки при холецистите и панкреатите: некислые соки, отвар шиповника.
Разрешен вчерашний белый хлеб. Из молочных продуктов – домашний творог. Разрешены овощные супы, белковый омлет, варенье и мед.
Что исключить? Диета при панкреатите исключает свежую выпечку, жирные сорта рыбы – форель, сома, горбушу, жирное мясо, маринады, копчености, кислые ягоды, алкоголь, какао, шоколад, крем, газировку, пшенную, кукурузную, перловую кашу, бобовые, капусту, виноград и инжир.
Читайте более подробно: Диета при панкреатите и холецистите
[62], [63], [64], [65]
Диета при панкреатите и гастрите
Панкреатит и гастрит очень коварны, сейчас они встречаются даже у детей. Мы привыкли баловать их, покупать сладости – и вот результат.
Лучшим мясом считается курятина и кролик. Из них готовятся рулеты и пюре.
Для тех, кто не представляет свой стол без рыбы, подойдет карп, лещ и щука, котлетки и паштет из них.
Очень полезные овощные блюда, морковь, картофельное пюре, чечевица. Популярны протертые тушенные овощи, рагу (без соуса, с рафинированным маслом), пюре, пудинги.
Творожные блюда, особенно запеканки из нежирного творога также может включать диета при панкреатите и при гастрите.
Запрещен черный хлеб, шоколад и торты.
[66], [67], [68]
Диета при диабете и панкреатите
Подобрав правильное питание, можно свести к минимуму фармакологическое лечение при диабете и панкреатите.
Длительность голодания при остром панкреатите – 1-4 дня. На 3-4 день назначается лечебное питание маленькими дробными порциями. Например, рисовая каша на молоке пополам с водой и белковый омлет. Дальше каши можно при хорошей переносимости готовить на цельном молоке, включить в питание нежирный творог без сахара. На 8-9 день добавляют мясо в виде паровых суфле, на 10 день – в виде кнелей. Мясные, грибные отвары, бараний и свиной жир, кислые блюда, бобовые, редьку, чеснок и шоколад исключаем из рациона. Сахар, варенье, конфеты, сладкие фрукты, мед, виноградный сок больным сахарным диабетом запрещен!
Рекомендуется подсушенный белый хлеб, овощные и крупяные (особенно гречневый) супы со сметаной.
Из телятины и курятины готовят паровые котлеты, суфле, кнели.
Треску, щуку и другую нежирную рыбу варят в пароварке.
Разрешен обезжиренный некислый творог и неострый сыр, манная и овсяная каша, морковное и тыквенное пюре, некислые сырые протертые яблоки, чай с молоком без сахара. Сливочное масло употребляйте в уже готовых блюдах, а не на бутерброд.
Если вы больны сахарным диабетом, разнообразьте питание овощными супами, 200 г в день нежирного мяса или отварной рыбы, макаронами (до 150 г в день).
Диета при панкреатите и диабете разрешает потреблять в день до 250 г картофеля и моркови. Яйца разрешены не более 1 шт. в блюдах. Полезно выпивать в день 1 стакан кефира. Сыр и сметану употребляйте редко. Полезен натуральный нежирный творог, а также блюда из него (запеканки, сырники).
Полезен отвар шиповника и зеленый чай без сахара.
[69], [70], [71], [72], [73], [74]
Диета при язве и панкреатите
Диетический стол обязательно должен быть дробным, нужно избегать сокогонных продуктов питания: кофе, шоколада, грибов, алкоголя, рыбных бульонов, консервов, солений. Нежирное мясо, рыба и некислый творог разрешены. Нельзя коптить мясо и рыбу, жарить, только варить на пару, тушить и запекать в духовке. Полезны слизистые супы и протертые овощи, всю пищу нужно недосаливать.
В лечении язвы и панкреатита ведущая роль принадлежит диете. В первые дни после приступа язвы и панкреатита голодайте. На 3-й день можно кушать картофельное пюре, пить кисель. Разрешена минералка без газа и мясо на пару, блюда из творога. После утихания боли пациент ест блюда из протертой овсяной крупы или риса. Рисовую кашу можно готовить на молоке, разведенном водой. Подходит также белковый омлет. На 7 день в рацион можно ввести овощные супы, пюре из моркови, нежирные сорта мяса. Из фруктов можно есть печеные яблоки, сливы, груши. Рыбу употребляют до 200 г в сутки, только нежирную.
[75], [76], [77]
Диета при гастродуодените и панкреатите
Гастрит, гастродуоденит и панкреатит настигает многих еще в студенческие годы. Как правильно питаться, чтобы не провоцировать очередное обострение?
Какой хлеб можно кушать? Только белый, вчерашний, слегка подсушенный.
Разрешены овощные супы и супы из круп, в т.ч. молочные.
Из мяса хорошо подходит нежирная говядина и курятина. Готовьте мясной паштет и суфле, паровые котлеты, фрикадельки, кнели.
Окунь, треска и щука отлично подойдут для приготовления вкусных рыбных суфле и паштета.
Подходящие гарниры: картофельное пюре, свекла, гречка.
Готовьте тушенные овощи и вкусные запеканки из овощей.
Яйца в острый период больному лучше не предлагать, можно только белки, без желтков, в виде парового омлета.
Исключите из меню черный хлеб и сырые овощи и фрукты, осетрину, горбушу, свинину, утку.
[78], [79], [80]
Диета при панкреатите и гепатите
Гепатит – воспаление печени. Оно часто сочетается с панкреатитом. При гепатите лишь часть клеток печени выполняет свои функции, а часть не работает и замещена соединительной тканью. Это явление называется фиброзом. Каждая клетка печени выполняет самые разнообразные функции по обезвреживанию, синтезу и выработке желчи, участвует в белковом и углеводном обменах.
К хроническому гепатиту часто приводит не только вирусное поражение печени, но и паразиты, агрессивные лекарственные средства и туберкулез, гипотиреоз, ожирение, отравление свинцом и хлороформом.
Схема очищения организма и диета при панкреатите и гепатите выглядит приблизительно так:
- Нельзя есть жирную, жареную, острую пищу. Плохо переносится репа, редис. Ориентируетесь на то, какое заболевание сейчас ведущее по лабораторным показателям.
- Заместительные ферменты принимайте по показаниям.
- Лечите дисбактериоз, если он у вас есть.
- Проверьтесь на гельминты.
- Проводите витаминотерапию.
- Следите за уровнем железа в крови.
Из углеводов очень полезен мармелад и зефир. Употребляйте продукты с магнием, фосфором, кобальтом. Можно употреблять некислые соки.
Что запрещено? Прежде всего, жирное мясо, жирная рыба, рыбные отвары, грибные бульоны, рыбий жир, сердце, какао, консервы, лук, горчица, крепкий уксус, алкоголь и мороженое.
Полезен сыр, гречневая крупа, нежирная рыба (щука, треска).
Диета при панкреатите – основной метод лечения, который не может быть заменен фармакологическими средствами, так как только соблюдение диеты помогает разгрузить поджелудочную железу.
[81], [82]
чем и как правильно питаться?
При лечении панкреатита диета и медикаментозное лечение одинаково важны. Правильное питание помогает поддерживать поджелудочную железу в нормальном состоянии и не возвращаться к обострениям.
Правила питания при панкреатите
Панкреатит опасен тем, что быстро переходит в хроническую форму. Чтобы приступы не повторялись, важно соблюдать достаточно строгую диету. Основные ее правила:
- Не перебарщивать с употреблением жиров и углеводов.
- Исключить из рациона жареные блюда, копчености и соленья.
- Пища должна быть приготовлена диетическим способом.
- Кушать нужно маленькими порциями, но часто. Примерно, каждые 3 часа.
- Блюда нельзя употреблять в горячем или холодном состоянии. Пища должна быть умеренно теплой.
- Предварительно еду нужно измельчать при помощи блендера.
- Пищу важно тщательно пережевывать, есть медленно, не торопиться.
- Запивать еду категорически не рекомендуется.
Что можно есть при панкреатите
Может показаться, что при панкреатите невозможно вкусно и разнообразно питаться, но это не так. К употреблению разрешены следующие продукты:
- Овощные салаты и пюре. Обычно их делают из стручковой фасоли, кабачков, свеклы, картофеля, моркови, цветной капусты, сельдерея.
- Овощные супы, борщ.
- Нежирное отварное мясо (курица, говядина).
- Отварная рыба.
- Нежирные молочные продукты. Молоко в чистом виде не рекомендуется, лучше готовить на нем блюда.
- Сыр.
- Крупы и каши из них, приготовленные на молоке.
- Белки куриных яиц.
- Сладкие яблоки.
- Слегка подсушенный хлеб.
- Мелкие макароны.
- Компоты из сушеных яблок или груш.
- Зеленый чай.
- Растительные масла в качестве заправки блюд или небольшое количество сливочного масла.
Что нельзя есть при панкреатите?
Больной орган нуждается в щадящей диете. Повторное воспаление может спровоцировать поедание таких продуктов:
- Жирные бульоны и супы на их основе.
- Жирное мясо и сало.
- Копченое, соленое, вяленое мясо.
- Колбасные изделия.
- Копченая или соленая рыба, жирная рыба в отварном виде.
- Мясные, рыбные или овощные консервы.
- Любые жареные блюда.
- Желтки яиц любой птицы.
- Продукты быстрого приготовления.
- Гамбургеры, пирожки, пицца, блины и подобная выпечка.
- Любые соусы, острые приправы.
- Бобовые культуры.
- Грибы.
- Кислая зелень, ягоды и фрукты.
- Сухофрукты (инжир, изюм).
- Сладости и сладкая выпечка.
- Сладкие газированные напитки.
- Крепкий чай, кофе, какао.
- Свежий хлеб или любая другая горячая выпечка.
Как выглядит примерное меню на день при панкреатите?
На завтрак больные панкреатитом обычно едят молочные каши, молочный суп с вермишелью или отварную вермишель. Из питья допустим чай с молоком, кисель, компот из сухофруктов. К нему подаются галеты или подсушенный хлеб.
Обед представляет собой овощной суп-пюре, разваренный рис или картофельное пюре с отварным мясом или рыбой, чай или кисель.
На полдник обычно едят творожную запеканку, пьют кисель или едят желе.
В качестве ужина полагается салат из овощей, кусочек отварного мяса или рыбы, кисель или компот из сухофруктов.
Во время панкреатита важно перекусывать. В качестве перекуса подойдут печеные яблоки, творог, сыр, галетное печенье, овощное пюре, салаты из овощей.
Внимание! В качестве лечебного питья можно использовать несладкий отвар из сушеных ягод шиповника.
Диета для больных панкреатитом необходима для того, чтобы не спровоцировать рецидив заболевания. Пищу важно правильно готовить и есть. Это снизит нагрузку на желудок и облегчит работу поджелудочной железы.
Лечение панкреатита | NIDDK
Как медики лечат панкреатит?
Лечение острого или хронического панкреатита может включать
- Пребывание в больнице для лечения обезвоживания с помощью внутривенных (IV) жидкостей и, если вы можете их глотать, жидкостей через рот
- обезболивающее и антибиотики внутрь или через капельницу, если у вас инфекция поджелудочной железы
- диета с низким содержанием жиров или питание через зонд или внутривенное питание, если вы не можете есть
Ваш врач может направить вас к гастроэнтерологу или хирургу для проведения одного из следующих процедур, в зависимости от типа панкреатита.
Острый панкреатит
Легкий острый панкреатит обычно проходит через несколько дней после отдыха и лечения. Если ваш панкреатит более серьезен, ваше лечение может также включать:
Хирургия. Ваш врач может порекомендовать операцию по удалению желчного пузыря, называемую холецистэктомией, если желчные камни вызывают панкреатит. Операция в течение нескольких дней после поступления в больницу снижает вероятность осложнений. Если у вас тяжелый панкреатит, ваш врач может посоветовать отложить операцию, чтобы сначала вылечить осложнения.
Процедуры. Ваш врач или специалист будет откачивать жидкость из брюшной полости, если у вас абсцесс, инфицированная псевдокиста или большая псевдокиста, вызывающая боль или кровотечение. Ваш врач может удалить поврежденную ткань поджелудочной железы.
Эндоскопическая холангиопанкреатография (ЭРХПГ) . Врачи используют ERCP для лечения как острого, так и хронического панкреатита. ERCP сочетает в себе эндоскопию верхних отделов желудочно-кишечного тракта и рентген для лечения сужения или закупорки желчного протока или протока поджелудочной железы.Ваш гастроэнтеролог может использовать ERCP для удаления камней в желчном пузыре, блокирующих желчные протоки или протоки поджелудочной железы.
Хронический панкреатит
Лечение хронического панкреатита может помочь облегчить боль, улучшить работу поджелудочной железы и справиться с осложнениями.
Ваш врач может назначить или предоставить следующее:
Лекарства и витамины. Ваш врач может прописать вам ферментные таблетки для улучшения пищеварения или витамины A, D, E и K, если у вас мальабсорбция.Он или она может также сделать вам прививки с витамином B-12, если они вам понадобятся.
Лечение сахарного диабета. Хронический панкреатит может вызвать диабет. Если вы заболели диабетом, ваш врач и медицинская бригада будут работать с вами, чтобы составить план питания и распорядок приема лекарств, мониторинг уровня глюкозы в крови и регулярные осмотры.
Хирургия. Ваш врач может порекомендовать операцию для снятия давления или закупорки протока поджелудочной железы или для удаления поврежденной или инфицированной части поджелудочной железы.Операция проводится в больнице, где вам, возможно, придется остаться на несколько дней.
Пациентам, которым другие методы лечения не помогают, хирурги могут выполнить операцию по удалению всей поджелудочной железы с последующей аутотрансплантацией островков. Островки - это группы клеток поджелудочной железы, вырабатывающие гормоны, в том числе инсулин. После удаления поджелудочной железы врачи возьмут островки из поджелудочной железы и пересадят их в печень. Островки начнут вырабатывать гормоны и выпускать их в кровоток.
Процедуры. Ваш врач может предложить блокаду нерва, которая представляет собой инъекцию обезболивающего лекарства через вашу кожу и непосредственно в нервы, которые передают болевой сигнал от вашей поджелудочной железы. Если у вас есть камни, блокирующие проток поджелудочной железы, ваш врач может использовать процедуру для разрушения и удаления камней.
Лечение острого или хронического панкреатита может включать пребывание в больнице для лечения обезвоживания и назначения обезболивающих, антибиотиков и питания.Как я могу помочь справиться с панкреатитом?
Прекратить употребление алкоголя
Медицинские работники настоятельно рекомендуют людям с панкреатитом прекратить употребление алкоголя, даже если панкреатит у вас легкий или находится на ранней стадии.Продолжение употребления алкоголя при остром панкреатите может привести к
- Еще эпизоды острого панкреатита
- хронический панкреатит
Когда люди с хроническим панкреатитом, вызванным употреблением алкоголя, продолжают употреблять алкоголь, состояние с большей вероятностью приведет к тяжелым осложнениям и даже смерти.
Поговорите со своим лечащим врачом, если вам нужна помощь в прекращении употребления алкоголя.
Бросить курить
Медицинские работники настоятельно рекомендуют людям с панкреатитом бросить курить, даже если панкреатит у вас легкий или находится на ранней стадии.Курение при остром панкреатите, особенно если оно вызвано употреблением алкоголя, значительно повышает шансы перехода панкреатита в хроническую форму. Курение при панкреатите также может повысить риск рака поджелудочной железы.
Поговорите со своим врачом, если вам нужна помощь в отказе от курения.
Как я могу предотвратить панкреатит?
Вы не можете предотвратить панкреатит, но можете предпринять шаги, чтобы оставаться здоровым.
Поддерживайте здоровый вес или безопасно худейте
Поддержание здорового образа жизни и здорового веса - или снижение веса при необходимости - может помочь
- улучшить работу поджелудочной железы
- снизить вероятность образования камней в желчном пузыре, основной причины панкреатита
- предотвратить ожирение - фактор риска панкреатита
- предотвратить диабет - фактор риска панкреатита
Избегайте употребления алкоголя
Употребление алкоголя может вызвать острый и хронический панкреатит. Поговорите со своим лечащим врачом, если вам нужна помощь в прекращении употребления алкоголя.
Не курить
Курение - распространенный фактор риска панкреатита, а шансы заболеть панкреатитом еще выше у людей, которые курят и употребляют алкоголь. Если вам нужна помощь, чтобы бросить курить, поговорите со своим врачом.
.Что такое панкреатит? Симптомы, причины, диагностика, лечение и профилактика
Острый панкреатит легкой степени можно лечить с помощью покоя и обезболивающих, принимаемых дома. Возможно, вам придется соблюдать диету с низким содержанием жиров и безалкогольным панкреатитом, поскольку продукты с высоким содержанием жиров и алкоголь могут раздражать поджелудочную железу и вызывать боль. Другие рекомендуемые изменения образа жизни могут включать отказ от курения и снижение веса.
В зависимости от степени тяжести случая может потребоваться пребывание в больнице, где вам будут вводить внутривенные (IV) жидкости и, возможно, инсулин, если у вас высокий уровень сахара в крови или триглицеридов.При обнаружении вторичной инфекции вам будут прописаны антибиотики. Если установлено, что причиной являются камни в желчном пузыре, возможно, вам придется удалить желчный пузырь.
Как при остром, так и при хроническом панкреатите может потребоваться операция, если имеется мертвая или инфицированная ткань поджелудочной железы. При хроническом панкреатите также может потребоваться прием лекарств и витаминов из-за нарушения усвоения питательных веществ.
Подробнее о лечении панкреатита
Профилактика панкреатита
Определенные изменения образа жизни могут помочь снизить риск панкреатита.Сюда входят:
Ограничение потребления алкоголя Это может даже означать полное прекращение употребления алкоголя. Наиболее частой причиной острого панкреатита является чрезмерное употребление алкоголя, а хронический панкреатит чаще всего возникает из-за алкоголизма.
Диета с низким содержанием жиров Избегание жирной и жареной пищи может снизить риск образования камней в желчном пузыре - основной причины острого панкреатита. Высокий уровень триглицеридов также может увеличить риск острого панкреатита. Ограничение продуктов с высоким содержанием простых сахаров (сладости, сладкие газированные напитки) может помочь.
Регулярные упражнения Избыточный вес увеличивает риск образования желчных камней, что повышает риск панкреатита. Но избегайте интенсивных диет, которые могут привести к увеличению выработки холестерина в печени, что, в свою очередь, увеличивает риск образования камней в желчном пузыре.
Не курить Согласно обзору исследований, опубликованному в сентябре 2019 года в журнале Pancreatology , у курильщиков в 1,5 раза выше вероятность развития острого или хронического панкреатита, чем у некурящих.(13)
.Панкреатит: типы, симптомы и диагностика
Панкреатит - это патологическое воспаление поджелудочной железы. Поджелудочная железа находится за животом, рядом с тонкой кишкой. Он высвобождает ферменты, которые помогают переваривать пищу, а также регулирует процесс управления глюкозой в организме.
Панкреатит может появляться и исчезать быстро, или это может быть хроническая проблема. Лечение будет зависеть от того, является ли панкреатит острым или хроническим.
Большинство людей с острым или хроническим панкреатитом испытывают боль в верхнем левом углу живота в качестве основного симптома.У некоторых людей с хроническим панкреатитом может наблюдаться воспаление при диагностическом сканировании, но в остальном симптомы могут отсутствовать.
Другие симптомы панкреатита могут включать:
- Боль, которая охватывает верхнюю часть тела и охватывает спину в виде ленты
- несварение желудка
- тошнота или рвота
- болезненность живота
- непреднамеренная потеря веса
- вздутие живота с Вздутие живота
- икота
- лихорадка
Люди с хроническим панкреатитом также могут испытывать стеаторею, то есть жирный стул с неприятным запахом.
Стеаторея может быть признаком мальабсорбции. Это означает, что вы не получаете все необходимые питательные вещества, потому что поджелудочная железа не вырабатывает достаточно пищеварительных ферментов, чтобы расщепить пищу.
Панкреатит обычно бывает острым или хроническим. Некротический панкреатит может возникнуть в результате крайних случаев острого панкреатита. Лечение каждого случая панкреатита зависит от тяжести симптомов.
Острый панкреатит
Острый панкреатит является основной причиной госпитализации по поводу желудочно-кишечных заболеваний.По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), около 275 000 американцев попадают в больницу с острым панкреатитом ежегодно.
Острый панкреатит часто возникает внезапно. Воспаление обычно проходит в течение нескольких дней после начала лечения, но в некоторых случаях может потребоваться пребывание в больнице.
Острый панкреатит гораздо чаще встречается у взрослых, чем у детей. Желчные камни являются основной причиной острого панкреатита у взрослых.
Состояние также может перерасти в хронический панкреатит, особенно если вы курите или регулярно употребляете алкоголь. Узнайте больше об остром панкреатите.
Хронический панкреатит
Хронический панкреатит - это воспаление поджелудочной железы, которое постоянно возвращается или происходит в течение длительного периода времени.
Люди с хроническим панкреатитом могут иметь необратимое повреждение поджелудочной железы и другие осложнения. Рубцовая ткань развивается из этого продолжающегося воспаления.
Панкреатит может повредить клетки, вырабатывающие инсулин - гормон, вырабатываемый поджелудочной железой, который регулирует количество сахара в крови. Это приводит к диабету примерно у 45 процентов людей с хроническим панкреатитом.
Длительное употребление алкоголя вызывает около 70 процентов случаев хронического панкреатита у взрослых. Аутоиммунные и генетические заболевания, такие как кистозный фиброз, также могут вызывать хронический панкреатит у некоторых людей. Узнайте, как лечить хронический панкреатит.
Некротический панкреатит
Тяжелые случаи острого панкреатита могут перерасти в некротический панкреатит, что означает гибель клеток в результате болезни.Это происходит примерно в 10% случаев острого панкреатита, как правило, когда панкреатит не лечится.
Воспаление от панкреатита может привести к попаданию пищеварительных ферментов в поджелудочную железу. Это может привести к повреждению и отмиранию ткани, что приведет к некротическому панкреатиту. Ваш врач может назначить УЗИ брюшной полости или компьютерную томографию для диагностики этого состояния.
Если у вас некротический панкреатит, врач может взять образец мертвой ткани, чтобы убедиться, что она не инфицирована.Если у вас инфекция, вам, вероятно, потребуется принять антибиотики и, возможно, потребуется удалить мертвые ткани.
Инфекция мертвых тканей увеличивает риск смерти от некротического панкреатита, поэтому очень важно как можно скорее обратиться за медицинской помощью. Узнайте больше о диагностике и лечении некротического панкреатита.
Острый и хронический панкреатит имеют многие общие причины. К ним относятся:
Высокий уровень кальция или триглицеридов (тип жира) в крови также может привести к хроническому панкреатиту.
Желчные камни являются наиболее частой причиной острого панкреатита. Камни в желчном пузыре - это небольшие твердые образования, которые образуются из желчи, жидкости, которая помогает пищеварению.
Достаточно большой желчный камень может застрять в месте соединения главного протока поджелудочной железы и общего желчного протока. Эти протоки впадают в двенадцатиперстную кишку, первую часть тонкой кишки.
Проток поджелудочной железы переносит пищеварительные ферменты из поджелудочной железы. Общий желчный проток переносит желчь или другие вещества из печени и желчного пузыря.Застывший камень в желчном пузыре может вызвать дублирование этих веществ, что приведет к воспалению как общего желчного протока, так и поджелудочной железы.
Ваш врач, скорее всего, будет использовать комбинацию анализов крови и визуализационных исследований для постановки диагноза. Если у вас острый панкреатит, у вас будет сильная боль в животе, а анализы крови могут показать значительное повышение уровня ферментов поджелудочной железы.
Различные типы УЗИ, МРТ и КТ могут выявить анатомию поджелудочной железы, признаки воспаления и информацию о желчных и поджелудочных протоках.Анализ фекального жира также может определить, есть ли в вашем стуле жирность выше нормы.
Функциональный тест поджелудочной железы
Функциональный тест поджелудочной железы, также называемый тестом стимуляции секретином, показывает, нормально ли реагирует ваша поджелудочная железа на секретин. Секретин - это гормон, который заставляет вашу поджелудочную железу выделять жидкость, которая помогает переваривать пищу.
Во время теста врач проведет через нос или горло зонд в тонкую кишку. Они введут секретин в вашу вену, а затем возьмут образцы жидкости через трубку.
Ваш врач отправит жидкость в лабораторию, чтобы помочь диагностировать панкреатит или другие состояния, влияющие на вашу поджелудочную железу. Узнайте, что делать, чтобы подготовиться к проверке функции поджелудочной железы.
Лечение острого или хронического панкреатита часто включает госпитализацию. Поджелудочная железа играет ключевую роль в процессах пищеварения, и для заживления ей необходим отдых.
По этой причине вы можете получать специально предназначенные жидкости и питание внутривенно (в / в) или через трубку, которая выходит из носа прямо в желудок.Это называется назогастральный зонд для кормления.
Лекарства могут помочь справиться с болью. Вы также можете получать искусственные пищеварительные ферменты при хроническом панкреатите, если ваша поджелудочная железа сама по себе не вырабатывает их в достаточном количестве.
Возобновление пероральной диеты зависит от вашего состояния. Некоторые люди чувствуют себя лучше через пару дней. Другим людям требуется неделя или две, чтобы полностью зажить.
Хирургия
Вам может потребоваться операция, если другие методы лечения не работают. Если ваш врач диагностирует желчные камни, может помочь операция по удалению желчного пузыря.Хирургия также может удалить больные части поджелудочной железы.
Здоровая диета с низким содержанием жиров играет важную роль в выздоровлении от панкреатита. В частности, люди с хроническим панкреатитом должны быть осторожны с количеством потребляемого жира, поскольку их функция поджелудочной железы нарушена. Постарайтесь ограничить или избегать следующих продуктов:
- красное мясо
- жареная пища
- жирные молочные продукты
- сладкие десерты
- подслащенные напитки
- кофеин
- алкоголь
Ешьте небольшими порциями в течение дня, чтобы меньше нагрузка на пищеварительную систему.Придерживайтесь продуктов с высоким содержанием белка и антиоксидантов и пейте много жидкости, чтобы избежать обезвоживания.
Ваш врач может также прописать вам витаминные добавки, чтобы гарантировать, что вы получаете необходимые питательные вещества. Узнайте больше о соблюдении диеты, которая поможет вам вылечиться от панкреатита.
Важно обратиться к врачу, если вы подозреваете, что у вас панкреатит, особенно если у вас постоянно возникают боли в животе. Есть шаги, которые вы можете предпринять дома, чтобы дополнить свое лечение и предотвратить панкреатит.
Изменение образа жизни
Бросьте курить табак и воздержитесь от чрезмерного употребления алкоголя, чтобы помочь вам быстрее и полнее выздороветь. Если вам нужна помощь, обсудите эти вопросы со своим врачом.
Поддержание здорового веса поможет избежать образования камней в желчном пузыре - основной причины панкреатита. Сбалансированная диета и потребление жидкости также могут помочь вам вылечиться от панкреатита и предотвратить его.
Альтернативные методы обезболивания
Вам, вероятно, дадут обезболивающее внутривенно в больнице.Альтернативные методы лечения также могут помочь уменьшить боль при панкреатите.
Вы можете попробовать йогу, расслабляющие упражнения, такие как глубокое дыхание, и медитацию, если обычные методы лечения не уменьшают вашу боль. Эти альтернативные методы лечения ориентированы на медленные, размеренные движения, которые могут отвлечь вас от дискомфорта.
Исследование 2017 года показало, что иглоукалывание может обеспечить кратковременное облегчение боли у людей с хроническим панкреатитом. Хотя необходимы дополнительные исследования, некоторые исследования также показали, что прием антиоксидантных добавок может помочь облегчить боль при панкреатите.
Боль, связанная с панкреатитом, может длиться от нескольких минут до нескольких часов. В тяжелых случаях дискомфорт от хронического панкреатита может стать постоянным.
Ваша боль может усилиться после еды или в положении лежа. Попробуйте сесть или наклониться вперед, чтобы устроиться поудобнее.
Такие занятия, как йога, медитация и иглоукалывание, могут помочь при боли при панкреатите. Вы также можете попробовать принимать обезболивающие или антиоксидантные добавки, чтобы облегчить боль.
Хирургия в настоящее время является последним средством лечения панкреатита, но исследования, проведенные в 2013 году, показали, что выполнение операции на более ранней стадии лечения может помочь облегчить боль.
У некоторых людей могут развиться осложнения. Эти осложнения редки, но чаще встречаются у людей с хроническим панкреатитом:
- повреждение почек
- рак поджелудочной железы
- диабет
- недоедание
- инфекции поджелудочной железы
Острый панкреатит может увеличить риск развития затрудненного дыхания.Это также может вызывать образование псевдокист, когда на поджелудочной железе накапливаются ткани и другой мусор. Они могут исчезнуть сами по себе. Если они разрываются, это может вызвать инфекцию и кровотечение, которые при отсутствии лечения могут быть смертельными.
Несколько факторов увеличивают риск развития панкреатита. К ним относятся:
У мужчин вероятность развития хронического панкреатита выше, чем у женщин.
Сочетание факторов риска, таких как курение и наличие в семейном анамнезе панкреатита, увеличивает ваши шансы заболеть панкреатитом.Курение или употребление алкоголя также могут увеличить риск развития острого панкреатита в хронический панкреатит.
В зависимости от причины вы не сможете предотвратить панкреатит. Тем не менее, есть несколько способов снизить риск:
- Ограничьте употребление алкогольных напитков.
- Бросить курить.
- Поддерживайте здоровый вес.
- Соблюдайте сбалансированную диету.
Употребление продуктов с высоким содержанием клетчатки и отказ от сахара может помочь предотвратить образование камней в желчном пузыре, которые являются основной причиной острого панкреатита.
Вы можете контролировать панкреатит с помощью здорового образа жизни и, при необходимости, лечения. Особенно важно избегать курения и употребления большого количества алкоголя, чтобы снизить риск панкреатита и помочь вам выздороветь.
Если какие-либо симптомы появятся снова, как можно скорее поговорите со своим врачом.
.Хронический панкреатит - Лечение - NHS
Лечение хронического панкреатита направлено на то, чтобы помочь контролировать состояние и уменьшить любые симптомы.
Изменения образа жизни
Отказ от алкоголя
Самое важное, что вы можете сделать, - это перестать употреблять алкоголь, даже если он не является причиной вашего состояния. Это предотвратит дальнейшее повреждение поджелудочной железы и может уменьшить боль.
Если вы продолжите употреблять алкоголь, скорее всего, вы почувствуете боль, которая мешает вам выполнять повседневные дела, а также с большей вероятностью разовьются осложнения.
Некоторые люди с хроническим панкреатитом зависимы от алкоголя и нуждаются в помощи и поддержке, чтобы бросить пить. Обратитесь к своему терапевту, если это относится к вам.
Лечение алкогольной зависимости включает:
- индивидуальное консультирование
- посещают группы самопомощи, такие как анонимные алкоголики
- принимает лекарство под названием акампросат, уменьшающее тягу к алкоголю
Подробнее о лечении злоупотребления алкоголем.
Отказ от курения
Если вы курите, вам следует бросить курить.Курение может ускорить повреждение, вызванное хроническим панкреатитом, повышая вероятность того, что ваша поджелудочная железа перестанет работать раньше.
Вы можете использовать лечение против курения, такое как никотиновая заместительная терапия (НЗТ) или бупропион - лекарство, используемое для уменьшения тяги к сигаретам.
Обратитесь к терапевту за помощью и советом по отказу от курения. Они могут направить вас в службу поддержки NHS Stop Smoking или вы можете позвонить на горячую линию NHS Stop Smoking по телефону 0300 123 1044 (только для Англии) для получения дополнительных рекомендаций.
Подробнее о том, как бросить курить.
Диетические изменения
Поскольку хронический панкреатит может повлиять на вашу способность переваривать определенные продукты, вам может потребоваться изменить свой рацион.
Врач общей практики может дать вам совет по питанию, или вы можете попросить его или своего врача в больнице направить вас к диетологу, который составит подходящий план питания.
Обычно рекомендуется диета с низким содержанием жиров, высоким содержанием белка и калорий с добавками жирорастворимых витаминов. Но не вносите изменения в свой рацион без консультации со специалистом в области здравоохранения.
Энзимные добавки
Вам могут назначить добавки с ферментами поджелудочной железы, чтобы помочь вашей пищеварительной системе работать более эффективно.
Побочные эффекты этих добавок включают диарею, запор, плохое самочувствие, рвоту и боли в животе. Обратитесь к терапевту, если у вас возникнут побочные эффекты, поскольку вам, возможно, придется скорректировать дозировку.
Стероидный препарат
Стероидный препарат рекомендуется людям с хроническим панкреатитом, вызванным проблемами с иммунной системой, поскольку он помогает снять воспаление поджелудочной железы.
Однако прием стероидов в течение длительного времени может вызвать побочные эффекты, такие как остеопороз и увеличение веса.
Обезболивающее
Обезболивание - важная часть лечения хронического панкреатита.
Легкие обезболивающие
В большинстве случаев первыми применяемыми обезболивающими являются парацетамол или противовоспалительные средства, такие как ибупрофен.
Но длительный прием противовоспалительных болеутоляющих может увеличить риск развития язвы желудка, поэтому вам могут назначить ингибитор протонной помпы (ИПП) для защиты от этого.
Более сильные обезболивающие
Если парацетамол или противовоспалительные средства не справляются с болью, вам может потребоваться обезболивающее на основе опиатов, такое как кодеин или трамадол. Побочные эффекты включают запор, тошноту, рвоту и сонливость.
С запором бывает трудно справиться, поэтому вам могут назначить слабительное, чтобы облегчить его. См. Страницу о запорах для получения дополнительной информации.
Если вы чувствуете сонливость после приема обезболивающего на основе опиатов, избегайте вождения и использования тяжелых инструментов или механизмов.
Сильная боль
Если у вас сильная боль, вас могут направить к специалисту (гастроэнтерологу или панкреатобилиарному хирургу) или в центр боли для дальнейшего обследования.
Вам могут предложить операцию, чтобы облегчить боль или вылечить любые осложнения.
В некоторых случаях для облегчения боли может быть рекомендовано дополнительное лекарство - амитриптилин, габапентин или прегабалин.
Если это не эффективно, сильную боль иногда можно облегчить на несколько недель или месяцев с помощью инъекции, называемой блокадой нерва.Это блокирует болевые сигналы от поджелудочной железы.
Тяжелые эпизоды
Если воспаление поджелудочной железы внезапно усиливается, вам может потребоваться короткое пребывание в больнице для лечения.
Это может включать подачу жидкости непосредственно в вену и кислород через трубки в нос.
Подробнее о лечении острого панкреатита.
Хирургия
Хирургическое вмешательство может использоваться для лечения сильной боли у людей с хроническим панкреатитом.
Эндоскопическая хирургия
Пациентам с камнями в желчном пузыре в открытии поджелудочной железы (протока поджелудочной железы) может быть полезна эндоскопическая хирургия и лечение, называемое литотрипсией.
Литотрипсия заключается в использовании ударных волн для разбивания камней на более мелкие части. Затем используется эндоскоп для доступа к протоку поджелудочной железы, чтобы можно было удалить его части.
Это лечение может в некоторой степени уменьшить боль, но эффект может быть непостоянным.
Резекция поджелудочной железы
В случаях, когда определенные части поджелудочной железы воспаляются и вызывают сильную боль, их можно удалить хирургическим путем.Это называется резекцией поджелудочной железы и также может быть предложено, если эндоскопическое лечение не помогает.
Точная техника резекции поджелудочной железы зависит от того, какие части необходимо удалить.
Поговорите со своей хирургической бригадой о преимуществах и рисках процедуры, прежде чем принимать решение о ее проведении.
Тотальная панкреатэктомия
В наиболее серьезных случаях хронического панкреатита, когда поджелудочная железа сильно повреждена, может потребоваться удаление всей поджелудочной железы (полная панкреатэктомия).
Это может быть очень эффективным при лечении боли, но вы больше не сможете производить инсулин, необходимый вашему организму. Чтобы решить эту проблему, иногда используется метод, называемый трансплантацией аутологичных островковых клеток поджелудочной железы (APICT).
Во время APICT островковые клетки, ответственные за выработку инсулина, удаляются из поджелудочной железы до того, как поджелудочная железа удаляется хирургическим путем. Затем островковые клетки смешивают со специальным раствором и вводят в печень.
Если APICT успешен, островковые клетки остаются в печени и начинают вырабатывать инсулин.
В краткосрочной перспективе APICT кажется эффективным, но в долгосрочной перспективе может потребоваться дополнительное лечение инсулином.
Прочие испытания и проверки
Если вам поставили диагноз хронический панкреатит, вам должны предложить:
- Ежегодные проверки (каждые 6 месяцев для детей младше 16 лет), чтобы убедиться, что ваш рацион дает вам необходимые питательные вещества
- Оценка плотности костей каждые 2 года - проблемы с перевариванием пищи могут повлиять на здоровье костей
- Анализ крови на сахарный диабет каждые 6 месяцев
- Ежегодная проверка на рак поджелудочной железы, если причина хронического панкреатита наследственная
Последняя проверка страницы: 31 октября 2018 г.
Срок следующей проверки: 31 октября 2021 г.
Хронический панкреатит - AMBOSS
Последнее обновление: 17 ноября 2020 г.
Резюме
Хронический панкреатит (ХП) вызывается прогрессирующим воспалением и необратимым повреждением структуры и функций (экзокринной и эндокринной) поджелудочной железы. Наиболее частой причиной является хроническое употребление алкоголя в больших количествах, за которым следует обструкция протоков поджелудочной железы. Идиопатический панкреатит составляет до 30% случаев. Пациенты могут протекать бессимптомно или иметь боли в животе и признаки недостаточности ферментов поджелудочной железы (например,г., стеаторея, похудание, нарушение толерантности к глюкозе). Диагноз подтверждается визуализацией, которая демонстрирует кальцификаты поджелудочной железы, стриктуры протоков и расширение протоков. Функциональные тесты поджелудочной железы (например, измерение фекальной эластазы-1, 72-часовая оценка фекального жира) позволяют оценить степень дефицита ферментов. Пациенты с симптомами лечатся пероральными заместителями панкреатических ферментов и анальгетиками. Пациентам с хронической болью требуются дополнительные вмешательства (например, блокада чревного ганглия, частичная / полная резекция поджелудочной железы).
Этиология
Патофизиология
Ссылки: [4]
Клинические особенности
- Боль в эпигастральной области живота (основной симптом)
- Боль иррадирует в спину, облегчается при наклоне вперед и усиливается после еды.
- Боль изначально носит эпизодический характер и становится постоянной по мере прогрессирования заболевания.
- Часто сопровождается тошнотой и рвотой.
- Особенности панкреатической недостаточности: позднее проявление (после того, как паренхима поджелудочной железы разрушается на 90%)
На поздних стадиях хронического панкреатита пациенты могут не испытывать боли.Каталожные номера: [1] [5]
Подтипы и варианты
Диагностика
Подход [8]
Пошаговый подход включает в себя обследование, томографию / визуализацию, эндоскопию и функциональное тестирование поджелудочной железы.
Лабораторные исследования
При хроническом панкреатите уровни ферментов поджелудочной железы часто нормальны и не могут использоваться для подтверждения или исключения диагноза. Напротив, острый панкреатит обычно вызывает значительное повышение уровня ферментов.
Функциональные пробы поджелудочной железы
- Косвенные испытания
- Активность фекальной эластазы-1 (FE-1): подтверждает, что стеаторея вызвана недостаточностью липазы поджелудочной железы [9]
- 72-часовая количественная оценка фекального жира
- Пациентам предлагается потреблять 100 г жира в день в течение 3 дней, после чего измеряется содержание фекального жира в их стуле.
- Фекальный жир> 7 г в день является диагностическим признаком стеатореи.
- Прямые испытания [10]
- Тест на холецистокинин: аналог холецистокинина (церулеин) вводится внутривенно, что стимулирует секрецию ферментов поджелудочной железы и бикарбоната.Этот секрет собирается в трубку, помещаемую в двенадцатиперстную кишку во время эндоскопии, и анализируется.
- Секретиновый тест: секретин стимулирует секрецию бикарбоната поджелудочной железы. Тест проводится так же, как и холецистокининовый тест.
- Холецистокинин-секретиновый функциональный тест поджелудочной железы: оба стимулятора секреции вводятся одновременно, а собранный секрет количественно анализируется.
Изображения [8] [11]
- КТ брюшной полости (обычная КТ и КТ с контрастным усилением): лучший начальный метод визуализации для скрининга CP
- ЭРХПГ: выявление ранних патологий и возможность одновременного лечения (например,g., расширение протока, установка стента)
- Камни протока, видимые как дефекты пломбы
- Внешний вид «цепочки озер» или «жемчужной нити» (характерный признак)
- Неровность и / или расширение главного протока поджелудочной железы
- MRCP [12]
- Указывается, когда результаты КТ неоднозначны, но клиническое подозрение на ХП является высоким
- Выводы
- Стриктуры и расширения протоков
- Кальцинозы поджелудочной железы
- УЗИ брюшной полости
- Нечеткие границы и увеличение
- Кальцификаты поджелудочной железы
- Стриктуры протоков, расширение или камни
- Эндоскопическое ультразвуковое исследование (EUS)
- Инвазивный тест, предназначенный для случаев, когда компьютерная томография и / или MRCP не являются диагностическими (могут обнаружить ранние изменения ХП)
- Результаты
- Паренхиматозная долька и гиперэхогенные очаги
- Расширение и кальцификация протоков [13]
- Рентген брюшной полости: видимые кальцификации поджелудочной железы (высокоспецифичные, но наблюдаются только в ~ 30% случаев)
.
Хирургия поджелудочной железы и печени - AMBOSS
Последнее обновление: 22 ноября 2019 г.
Резюме
Хирургия поджелудочной железы и печени показана при лечении злокачественных / симптоматических доброкачественных опухолей и травматических разрывов печени и поджелудочной железы. Выбор операции зависит от локализации, размера и степени злокачественности / травмы. В зависимости от степени резекции операции на поджелудочной железе при злокачественных новообразованиях включают энуклеацию (при опухолях островковых клеток), частичные резекции поджелудочной железы (дистальная панкреатэктомия, центральная панкреатэктомия, панкреатодуоденэктомия / процедура Уиппла) и тотальная панкреатэктомия.Пациенты с хроническим панкреатитом с расширенным протоком поджелудочной железы (> 5 мм), не отвечающие на консервативную терапию, являются кандидатами на латеральную панкреатикоеюностомию с резекцией головки поджелудочной железы или без нее. Осложнения операций на поджелудочной железе включают несостоятельность анастомоза, панкреатический асцит / свищ и внешнесекреторную / эндокринную недостаточность. В зависимости от того, какие сегменты печени удаляются, резекции печени включают правую / левую гепатэктомию, правую / левую лобэктомию и сегментэктомию. Клиновидные резекции печени выполняются при небольших периферических очагах поражения.Другие осложнения резекции печени включают печеночную недостаточность, кровотечение, гемобилию и подтекание желчи.
Хирургия поджелудочной железы
См. Статью о поджелудочной железе.










